








 Рейтинг: 4.4/5.0 (1927 проголосовавших)
Рейтинг: 4.4/5.0 (1927 проголосовавших)Категория: Инструкции
Инструкция по применению вакцины туляремийной живой сухой
Вакцина туляремийная представляет собой лиофилизированную культуру живых микробов туляремийного вакцинного штамма 15 НИИЭГ, имеет вид пористой массы желтовато-белого цвета.
Вакцина туляремийная через 20-30 дней после прививки обеспечивает развитие иммунитета продол жительностью до 5 лет.
Профилактика туляремии с 7-летнего возраста (с 14 лет в очагах полевого типа). Прививкам подлежит население, проживающее на эндемичных по туляремии территориях, а также прибывшие на эти территории лица, выполняющие следующие работы: сельскохозяйственные, гидромелиоративные, строительные, другие работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательные, экспедиционные, дератизационные и дезинсекционные; по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
Перед каждой прививкой у вакцинируемого в обязательном порядке определяют наличие специфического иммунитета с помощью одной из серологических или кожноаллергических реакций. Прививкам подлежат лица с отрицательной реакцией.
Вакцинацию проводят однократно накожно или внутрикожно. Одна доза при накожном введении составляет 2 капли и содержит 2 х 10 8. одна внутрикожная доза — 1 х 10 7 живых микробов. Ревакцинацию проводят по показаниям через 5 лет той же дозой.
Допускается одновременная накожная вакцинация взрослых лиц живыми вакцинами против туляремии, бруцеллеза и чумы (на разных участках тела).
Не подлежит применению вакцина, целостность упаковки которой повреждена, с измененными физическими свойствами (посторонние примеси, нерастворяющиеся хлопья), с истекшим сроком годности, при нарушении режима хранения.
Вскрытие ампул и процедуру введения препарата осуществляют при строгом соблюдении правил асептики и антисептики. Разведенная вакцина, сохраняемая с соблюдением правил асептики, может быть использована в течение 2 ч. Неиспользованную вакцину уничтожают кипячением в течение 30 мин.
Проведенную прививку регистрируют в установленных учетных формах с указанием наименования препарата, даты прививки, дозы, названия предприятия-изготовителя препарата, номера серии, реакции на прививку.
ВАКЦИНАЦИЯ НАДКОЖНЫМ СПОСОБОМ
Сухую вакцину разводят водой для инъекций, находящейся в комплекте с препаратом, в объеме, который указан на этикетке ампулы. Ампулу встряхивают в течение 3 мин. до образования гомогенной взвеси.
Прививку проводят на наружной поверхности средней трети плеча. Кожу перед прививкой обрабатывают спиртом или смесью спирта с эфиром, применение других дезинфицирующих средств не допускается. После испарения спирта и эфира на обработанный участок кожи стерильной глазной пипеткой наносят по одной капле разведенной вакцины в двух местах на расстоянии 30-40 мм друг от друга. Кожу плеча слегка натягивают и стерильным скарификатором (оспопрививательным пером) через каждую нанесенную каплю вакцины делают по 2 параллельные насечки длиной 10 мм. Насечки не должны кровоточить, кровь должна выступать только в виде мелких росинок. Плоской стороной оспопрививательного пера вакцину втирают в насечки в течение 30 сек. и дают подсохнуть 5-10 мин.
ВАКЦИНАЦИЯ ПОДКОЖНЫМ СПОСОБОМ
Для внутрикожного безыгольного введения вакцину разводят так же, как для накожного применения. Затем стерильным шприцом 1 мл переносят в стерильный флакон для инъектора, куда добавляют 19 мл 0, 9 %-го раствора натрия хлорида для инъекций. 20 мл полученной взвеси содержит 200 доз вакцины для внутрикожного введения. Место инъекции вакцины предварительно обрабатывают спиртом или смесью спирта с эфиром. Вакцину вводят внутрикожно в объеме 0, 1 мл в наружную поверхность средней трети плеча согласно инструкции по применению инъектора БИ-ЗМ с противоинфекционным протектором ППИ-2 при режиме, рассчитанном на внутрикожное введение.
РЕАКЦИЯ НА ВВЕДЕНИЕ ТУЛЯРЕМИЙНОЙ ВАКЦИНЫ
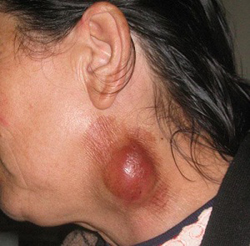
Местная реакция при накожной прививке должна развиться у всех привитых. На месте насечек с 4-5 дня, а у некоторых вакцинированных в более поздние сроки (до 10 дня) развивается гиперемия и отек диаметром до 15 мм. По ходу насечек могут появиться везикулы размером с просяное зерно. С 10-15 дня на месте прививки образуется корочка, местные явления стихают, после отделения корочки на коже остается рубчик. Иногда может наблюдаться небольшое кратковременное увеличение и болезненность регионарных лимфатических узлов. При отрицательном результате вдоль насечек отмечается только небольшая краснота в течение 1-2 дней.
При внутрикожном способе введения местная реакция продолжительностью до 9 сут. характеризуется умеренно выраженной гиперемией и инфильтратом кожи диаметром до 40 мм, редко увеличением регионарных лимфатических узлов. Общая реакция возникает в единичных случаях с 3-4 дня и выражается недомоганием, головной болью, реже кратковременным повышением температуры до 38 °С. Эти явления исчезают через 2-3 сут. Крайне редко у привитых на третьей-четвертой неделе после вакцинации появляются общая и местная реакция аллергического характера.
У лиц, ранее болевших туляремией или ревакцинированных, общая и местная реакция на прививку развивается более бурно. Угасание прививочных реакций при этом идет быстрее, чем у первично вакцинированных.
Прививаемость вакцины при накожном введении проверяют через 5-7 сут. а в случае отсутствия кожной реакции повторно на 12-15 день. Оценку результатов внутрикожной вакцинации проводят через 4-5 сут. после прививки. Положительной реакцией считают наличие гиперемии и инфильтрата диаметром не менее 5 мм. Лица с отсутствием положительного результата прививки подлежат повторной вакцинации через 30 дней после определения наличия специфического иммунитета.
Учитывая возможность развития анафилактического шока у отдельных высокочувствительных лиц, вакцинированный должен находиться под медицинским наблюдением не менее 30 мин. Места проведения прививок должны быть обеспечены средствами противошоковой терапии.
Местная реакция при накожных прививках должна развиться у всех привитых. На месте насечек с 4 — 5-го дня, у некоторых вакцинированных в более поздние сроки (до 10-го дня), наблюдается гиперемия и отек диаметром до 15 мм. По ходу насечек могут появиться везикулы величиной с просяное зерно.
С 10 — 15-го дня на месте прививки образуется корочка, местные явления стихают, при отпадании корочки на коже остается рубчик. Иногда может наблюдаться небольшое кратковременное увеличение и болезненность регионарных лимфатических узлов. При отрицательном результате отмечается небольшая краснота вдоль насечек в течение 1 — 2-х дней. При внутрикожном способе введения вакцины местная реакция характеризуется умеренно выраженной гиперемией и инфильтратом кожи диаметром до 40 мм, редко — увеличением регионарных лимфатических узлов, которая через 8 суток исчезает. Общие реакции на вакцинацию возникают лишь в отдельных случаях с 3 — 4 дня и выражаются недомоганием, головной болью, реже кратковременным повышением температуры до 38?С. Эти явления исчезают через 2 — 3 суток. Крайне редко у привитых на третьей — четвертой неделе после вакцинации появляются общая и местная реакция аллергического характера. У лиц, ранее болевших туляремией или ревакцинированных, общая и местная реакция на прививку развиваются более бурно. Угасание прививочных реакций при этом идет быстрее, чем у первично вакцинированных.
Прививаемость вакцины при накожном введении проверяют через 5 — 7 дней, а в случае отсутствия кожной реакции — повторно на 12 — 15 день. Оценку результатов внутрикожной вакцинации проводят через 4 — 5 суток после прививки. Положительной реакцией считают наличие гиперемии и инфильтрата диаметром не менее 5 мм. Лица с отсутствием положительно результата прививки подлежат повторной вакцинации через 30 дней.
Введение вакцины туляремийной живой сухой противопоказано людям страдающим: болезнями системы кровообращения (декомпенсированные врожденные и приобретенные пороки сердца, острый и подострый септический эндокардит, недостаточность кровообращения II — III степени, гипертоническая болезнь II — III степени); аллергическими заболеваниями (бронхиальная астма, ангионевротический отек, сенная лихорадка); болезнями крови (гемофилия, злокачественные новообразования лимфатической и кроветворной ткани); злокачественными новообразованиями; иммунодефицитными состояниями (врожденными и приобретенными); туляремией в анамнезе (при положительных пробах на тулярин и серологических реакциях). Временно противопоказана вакцинация людей с гипертермией выше 37,5?С, беременных женщин, а также лиц, находящихся на лечении по поводу следующих заболеваний: острые инфекционные заболевания, включая период выздоровления, ревматизм, туберкулез, острые нефриты и хронические в стадии обострения, острые гепатиты и хронические в стадии обострения, инфаркт миокарда. После перенесенных острых и обострения хронических заболеваний вакцинацию проводят не ранее 1 мес. после клинического выздоровления, после острого гепатита, после лечения стероидными гормонами и рентгенотерапии — не ранее 6 мес. после менингококковой инфекции и инфаркта миокарда — не ранее 12 мес. Интервал между вакцинацией против туляремии и другими предшествующими прививками должен быть не менее одного месяца, а в отношении детских контингентов — не менее двух месяцев. С целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос и осмотр прививаемого с обязательной термометрией.
Категорически запрещается вакцину, разведенную для накожного применения, вводить внутрикожно! Для внутрикожного безыгольного введения вакцину разводят в дистиллированной воде (объем указан на этикетке), как для накожного применения. Затем набирают в стерильный шприц в объеме 1 мл и переносят в стерильный флакон для инъектора, куда добавляют 10 мл стерильного апирогенного изотонического раствора натрия хлорида (0,9 %), 20 мл полученной взвеси содержит 200 доз вакцины для внутрикожного введения. Место инъекции вакцины предварительно обрабатывают спиртом или смесью спирта с эфиром. Вакцину вводят внутрикожно в объеме 0,1 мл в наружную поверхность средней трети плеча согласно Инструкции по применению инъектора при режиме, рассчитанном на внутрикожное введение.
Выпускается в комплекте. Комплект состоит из 1 ампулы вакцины и 1 или 2 ампул воды для инъекций. Упаковка содержит 3 или 5 комплектов.
УСЛОВИЯ ХРАНЕНИЯ И ТРАНСПОРТИРОВАНИЯ
Вакцину хранят и транспортируют в соответствии с СП 3. 3. 2. 028-95 при температуре не выше 8 °С.
Лиофилизат для приготовления раствора для накожного скарификационного нанесения и подкожного введения
Фармакологическое действиеЧерез 20-30 дней после вакцинации обеспечивает развитие иммунитета продолжительностью до 5 лет.
ПоказанияПрофилактика туляремии с 7-летнего возраста (с 14 лет - в очагах полевого типа) лиц из групп риска: проживание или прибывание на энзоотичных по туляремии территориях; лица, вьшолняющие сельскохозяйственные, гидромелиоративные, строительные, др. работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательные, экспедиционные, дератизационные и дезинсекционные работы; лесозаготовка, расчистка и благоустройство леса, зон оздоровления и отдыха населения.
ПротивопоказанияГиперчувствительность, туляремия в анамнезе, положительная серологическая или кожно-аллергическая реакция на туляремию, острые инфекционные и неинфекционные заболевания, хронические заболевания в ст. обострения (вакцинацию проводят не ранее, чем через 1 мес после выздоровления или ремиссии), первичный и вторичный иммунодефицит, одновременный прием ГКС, антиметаболитов, химио- и лучевая терапия (вакцинацию проводят не ранее, чем через 6 мес после окончания лечения), системные заболевания соединительной ткани, злокачественные новообразования и злокачественные болезни крови, распространенные рецидивирующие заболевания кожи, аллергические заболевания (бронхиальная астма, анафилактический шок, отек Квинке в анамнезе), беременность, период лактации.
Побочные действияМестные (при накожном способе введения должны развиться у всех привитых): на месте насечек с 4-5 дня, реже в более поздние сроки (до 10 дня) - гиперемия и отек диаметром до 15 мм. По ходу насечек могут появиться везикулы размером с просяное зерно. С 10-15 дня на месте прививки образуется корочка, местные явления стихают, после отделения корочки на коже остается рубчик. При отрицательном результате вдоль насечек отмечается только небольшая гиперемия в течение 1-2 дней.
Общие: кратковременное увеличение и болезненность регионарных лимфатических узлов.
Местные (при в/к способе введения продолжительностью до 9 сут): умеренно выраженная гиперемия и инфильтрат кожи диаметром до 40 мм.
Общие: редко - увеличение регионарных лимфатических узлов, в единичных случаях (с 3-4 дня) - недомогание, головная боль, кратковременное повышение температуры до 38 град.С. Эти явления исчезают через 2-3 сут.
Редко - местные и общие аллергические реакции.
Накожно или в/к, однократно. Одна доза при накожном введении - 0.1 мл (содержит 200 млн + 50 млн микробных клеток), при в/к введении - 0.1 мл (содержит 10 млн микробных клеток). Ревакцинацию проводят по показаниям через 5 лет той же дозой.
Вакцинация накожным способом: сухую вакцину разводят водой для инъекций (в комплекте) из расчета 0.1 мл на 1 дозу. Ампулу встряхивают в течение 3 мин до образования гомогенной взвеси. Прививку проводят на наружной поверхности средней трети плеча. Кожу предварительно обрабатывают этанолом пли смесью этанола с эфиром (применение др. дезинфицирующих средств не допускается). После испарения этанола и эфира, на обработанный участок кожи стерильной глазной пипеткой наносят по 1 кап разведенной вакцины в двух местах на расстоянии 30-40 мм друг от друга. Кожу плеча слегка натягивают и стерильным скарификатором (оспопрививательным пером) через каждую нанесенную каплю вакцины делают по 2 параллельные насечки длиной 10 мм. Насечки не должны кровоточить, кровь должна выступать только в виде мелких росинок. Плоской стороной оспопрививательного пера вакцину втирают в насечки в течение 30 с и дают подсохнуть 5-10 мин.
Вакцинация в/к способом: для в/к безыгольного введения вакцину разводят так же как для накожного применения. Стерильным шприцом 1 мл переносят в стерильный флакон для инъектора, куда добавляют 19 мл 0.9 % раствора NaCl для инъекций. 20 мл полученной взвеси содержит 200 доз вакцины для в/к введения. Место инъекции предварительно обрабатывают этанолом или смесью этанола с эфиром. Вакцину вводят в объеме 0.1 мл в наружную поверхность средней трети плеча согласно инструкции по применению инъектора БИ-ЗМ с противоинфекционным протектором ППИ-2 при режиме, рассчитанном на в/к введение.
Категорически запрещается вводить в/к вакцину, разведенную для накожного применения.
Перед каждой прививкой у вакцинируемого в обязательном порядке определяют наличие специфического иммунитета с помощью одной из серологических или кожно-аллергических реакций. Прививкам подлежат лица с отрицательной реакцией.
У лиц, ранее болевших туляремией или ревакцинированных, общая и местная реакция на прививку развивается более бурно. Угасание прививочных реакций при этом идет быстрее, чем у первично вакцинированных.
Прививаемость вакцины при накожном введении проверяют через 5-7 сут, а в случае отсутствия кожной реакции - повторно на 12-15 день. Оценку результатов в/к вакцинации проводят через 4-5 сут после прививки. Положительной реакцией считают наличие гиперемии и инфильтрата диаметром не менее 5 мм. Лица с отсутствием положительного результата прививки подлежат повторной вакцинации через 30 дней после определения наличия специфического иммунитета.
Учитывая возможность развития анафилактического шока у отдельных высокочувствительных лиц, вакцинированный должен находиться под медицинским наблюдением не менее 30 мин. Места проведения прививок должны быть обеспечены средствами противошоковой терапии.
С целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос и осмотр прививаемого с обязательной термометрией. При температуре выше 37 град.С вакцинация откладывается. В случае необходимости проводят необходимое лабораторное обследование.
Не подлежит применению вакцина, целостность упаковки которой повреждена, с измененными физическими свойствами (посторонние примеси, не растворяющиеся хлопья), с истекшим сроком годности, при нарушении режима хранения.
Вскрытие ампул и процедуру введения препарата осуществляют при строгом соблюдении правил асептики и антисептики. Разведенная вакцина, сохраняемая с соблюдением правил асептики, может быть использована в течение 2 ч. Неиспользованную вакцину уничтожают кипячением в течение 30 мин.
Проведенную прививку регистрируют в установленных учетных формах с указанием наименования препарата, даты прививки, дозы, названия предприятия-изготовителя препарата, номера серии, реакции на прививку.
О случаях повышенной реактогенности или развития поствакцинальных осложнений следует сообщить по телеграфу или телефону в ГИСК им. Л.А.Тарасевича с последующим представлением медицинской документации.
Допускается одновременная накожная вакцинация взрослых лиц живыми вакцинами против туляремии, бруцеллеза и чумы (на разных участках тела). 
Прививочные препараты. Для иммунопрофилактики туляремии применяется вакцина туляремийная живая сухая.
Вакцина туляремийная живая сухая представляет собой лиофилизированную сухую культуру туляремийного вакцинного штамма 15 линии НИИЭГ, имеет вид однородной пористой таблетки белого или слегка желтоватого цвета. К вакцине приложен растворитель — дистиллированная вода. Препарат следует хранить в темном сухом месте, при температуре не выше 8°С. Срок годности — 2 года.
Перед применением вакцину проверяют на пригодность и разводят растворителем. Разведенная вакцина должна быть использована в течение 2 часов. Неиспользованную вакцину уничтожают кипячением.
Показания к вакцинации. Вакцинацию проводят для профилактики туляремии в плановом порядке и по эпидемическим показаниям согласно
инструктивным указаниям и планам Министерства здравоохранения.
Схема иммунизации. Прививки проводят лицам с отрицательными серологическими и аллергическими реакциями. Перед каждой прививкой у вакцинируемого определяют наличие специфического иммунитета с помощью одной из серологических или кожно-аллергической реакций.
Используют два способа введения вакцины: накожный (плановая вакцинация) и внутрикожный с помощью безыгольного инъектора (по
эпидемическим показаниям). Только накожный метод применяется для вакцинации против туляремии детей от 7 лет и старше по эпидемическим
показаниям, по решению министерства здравоохранения. Доза вакцины и техника вакцинации та же, что и для взрослых. Одна накожная прививочная доза вакцины (две капли) должна содержать 2´10 8. одна внутрикожная доза – 1´10 7 живых микробов.
Вакцинация проводится однократно. При наличии показаний при отрицательных серологических или аллергических пробах через 5лет осуществляют ревакцинацию. Доза для ревакцинации та же, что и при первичном применении.
Допускается одновременная накожная вакцинация взрослых
против туляремии, бруцеллеза и чумы на разных участках наружной поверхности трети плеча.
При введении вакцины накожным способом в ампулу с сухой вакциной вносят растворитель (дистиллированная вода), находящийся в ампулах в комплекте с препаратом. Ампулу встряхивают в течение 3 минут до образования гомогенной взвеси.
Место введения вакцины против туляремии — наружная поверхность средней трети плеча. Кожу перед прививкой обрабатывают спиртом или
смесью спирта с эфиром, применение других дезинфицирующих средств не допускается.
Ожидают испарения спирта и эфира, после чего на обработанный участок кожи стерильной глазной пипеткой наносят по одной капле
разведенной вакцины в двух местах на расстоянии 30-40 мм друг от друга. Кожу плеча слегка натягивают и стерильным скарификатором (оспопрививательным пером) делают через каждую нанесенную каплю вакцины по 2 параллельные насечки длиной 10 мм. Насечки не должны кровоточить, кровь должна выступать только в виде мелких росинок. Плоской стороной оспопрививательного пера втирают вакцину в насечки в течение 30 сек и дают подсохнуть 5-10 мин.
При вакцинации внутрикожным способом с применением безыгольного инъектора вакцину разводят в дистиллированной воде (объем указан на этикетке), как для накожного применения. После этого набирают в стерильный шприц в объеме 1 мл и переносят в стерильный флакон для инъектора, куда добавляют 10 мл стерильного апирогенного изотонического раствора натрия хлорида (0,9 %), 20 мл полученной взвеси содержат 200 доз вакцины для внутрикожного введения. Место инъекции вакцины предварительно обрабатывают спиртом или смесью спирта с эфиром. Вакцину вводят внутрикожно в объеме 0,1 мл в наружную поверхность средней трети плеча согласно Инструкции по применению инъектора при режиме, рассчитанном на внутрикожное введение.
Категорически запрещается вакцину, разведенную для накожного применения, вводить внутрикожно!
Реакция на введение вакцины туляремийной живой сухой. У всех привитых накожным способом должна развиваться местная реакция, которая проявляется тем, что на месте насечек с 4-5-го дня (у некоторых вакцинированных в более поздние сроки — до 10-го дня) наблюдается гиперемия и отек диаметром до 15мм. По ходу насечек могут появиться везикулы величиной с просяное зерно. С 10-15-го дня на месте прививки образуется корочка, местные явления стихают, при отпадении корочки на коже остается рубчик. Иногда может наблюдаться небольшое кратковременное увеличение и болезненность регионарных лимфатических узлов. При отрицательном результате отмечается небольшая краснота вдоль насечек в течение 1-2-х дней.
У лиц, привитых внутрикожным способом, местная реакция проявляется умеренно выраженной гиперемией и инфильтратом кожи диаметром до 40 мм, редко — увеличением регионарных лимфатических узлов, которая через 9 суток исчезает.
Общие реакции на вакцинацию возникают лишь в отдельных случаях с 3-4 дня и проявляются недомоганием, головной болью, реже кратковременным повышением температуры до 38°С. Эти явления исчезают через 2-3 суток. Крайне редко у привитых на третьей-четвертой неделе после вакцинации появляются общая и местная реакции аллергического характера.
Общая и местная реакция на прививку у лиц, переболевших туляремией или ревакцинированных, развиваются более бурно. При этом угасание прививочных реакций происходит быстрее, чем у первично вакцинированных.
Результат вакцинации против туляремии при накожном введении проверяют через 5-7 дней, а в случае отсутствия кожной реакции — повторно на 12-15 день. Оценку результатов внутрикожной вакцинации проводят через 4-5 суток после прививки. Положительной реакцией считают наличие гиперемии и инфильтрата диаметром не менее 5мм. Лицам с отсутствием положительного результата прививки проводят повторную вакцинацию через 30 дней.
Противопоказания. Противопоказаниями для иммунизации вакциной туляремийной живой сухой являются:
1. Болезни системы кровообращения (декомпенсированные врожденные и приобретенные пороки сердца, острый и подострый септический эндокардит, недостаточность кровообращения II-III степени, гипертоническая болезнь II-III степени).
2. Аллергические заболевания (бронхиальная астма, ангионевротический отек, сенная лихорадка).
3. Болезнями крови (гемофилия, злокачественные новообразования лимфатической и кроветворной ткани).
4. Злокачественные новообразования.
5. Иммунодефицитные состояния (врожденные и приобретенные).
6. Туляремия в анамнезе (при положительных пробах на тулярин и серологических реакциях).
Временно противопоказана вакцинация людей с гипертермией выше 37,5°С, беременных женщин, а также лиц, находящихся на лечении по поводу следующих заболеваний: острые инфекционные заболевания, включая период выздоровления, ревматизм, туберкулез, острые нефриты и хронические в стадии обострения, острые гепатиты и хронические в стадии обострения, инфаркт миокарда.
После перенесенных острых и обострения хронических заболеваний вакцинацию проводят не ранее 1 мес. после клинического выздоровления, после острого гепатита, после лечения стероидными гормонами и рентгенотерапии – не ранее 6 мес. после менингококковой инфекции и инфаркта миокарда – не ранее 1-2 мес.
Интервал между вакцинацией против туляремии и другими
предшествующими прививками должен быть не менее одного месяца, а в отношении детских контингентов – не менее двух месяцев.
Инструкция по применению
вакцины туляремийной живой сухой
Вакцина туляремийная представляет собой лиофилизированную культуру живых микробов туляре- мийного вакцинного штамма 15 НИИЭГ, имеет вид пористой массы желтовато-белого цвета.
Вакцина туляремийная через 20-30 дней после прививки обеспечивает развитие иммунитета продол жительностью до 5 лет.
Профилактика туляремии с 7-летнего возраста (с 14 лет в очагах полевого типа). Прививкам подле жит население, проживающее на энзоотичных по туляремии территориях, а также прибывшие на эти территории лица, выполняющие следующие работы: сельскохозяйственные, гидромелиоративные, строительные, другие работы по выемке и перемещению грунта, заготовительные, промысловые, геологические, изыскательные, экспедиционные, дератизационные и дезинсекционные; по лесозаготовке, расчистке и благоустройству леса, зон оздоровления и отдыха населения.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
Перед каждой прививкой у вакцинируемого в обязательном порядке определяют наличие специфического иммунитета с помощью одной из серологических или кожноаллергических реакций. Прививкам подлежат лица с отрицательной реакцией.
Вакцинацию проводят однократно накожно или внутрикожно. Одна доза при накожном введении со ставляет 2 капли и содержит 210 8 микробных клеток, при внутрикожном ведении 0, 1 мл и содержит 10 7 микробных клеток. Ревакцинацию проводят по показаниям через 5 лет той же дозой.
Допускается одновременная накожная вакцинация взрослых лиц живыми вакцинами против туляремии, бруцеллеза и чумы (на разных участках тела).
Не подлежит применению вакцина, целостность упаковки которой повреждена, с измененными фи зическими свойствами (посторонние примеси, нерастворяющиеся хлопья), с истекшим сроком годности, при нарушении режима хранения.
Вскрытие ампул и процедуру введения препарата осуществляют при строгом соблюдении правил асеп тики и антисептики. Разведенная вакцина, сохраняемая с соблюдением правил асептики, может быть использована в течение 2 ч. Неиспользованную вакцину уничтожают кипячением в течение 30 мин.
Проведенную прививку регистрируют в установленных учетных формах с указанием наименования препарата, даты прививки, дозы, названия предприятия-изготовителя препарата, номера серии, реакции на прививку.
ВАКЦИНАЦИЯ НАДКОЖНЫМ СПОСОБОМ
Сухую вакцину разводят водой для инъекций, находящейся в комплекте с препаратом, в объеме, который указан на этикетке ампулы. Ампулу встряхивают в течение 3 мин. до образования гомогенной взвеси.
Прививку проводят на наружной поверхности средней трети плеча. Кожу перед прививкой обраба тывают спиртом или смесью спирта с эфиром, применение других дезинфицирующих средств не допускается. После испарения спирта и эфира на обработанный участок кожи стерильной глазной пипеткой наносят по одной капле разведенной вакцины в двух местах на расстоянии 30-40 мм друг от друга. Кожу плеча слегка натягивают и стерильным скарификатором (оспопрививательным пером) через каждую нанесенную каплю вакцины делают по 2 параллельные насечки длиной 10 мм. Насечки не должны кровоточить, кровь должна выступать только в виде мелких росинок. Плоской стороной оспопрививательного пера вакцину втирают в насечки в течение 30 сек. и дают подсохнуть 5-10 мин.
ВАКЦИНАЦИЯ ПОДКОЖНЫМ СПОСОБОМ
Для внутрикожного безыгольного введения вакцину разводят так же, как для накожного применения. Затем стерильным шприцом 1 мл переносят в стерильный флакон для инъектора, куда добавляют 19 мл 0, 9 %-го раствора натрия хлорида для инъекций. 20 мл полученной взвеси содержит 200 доз вакцины для внутрикожного введения. Место инъекции вакцины предварительно обрабатывают спиртом или смесью спирта с эфиром. Вакцину вводят внутрикожно в объеме 0, 1 мл в наружную поверхность средней трети плеча согласно инструкции по применению инъектора БИ-ЗМ с противоинфекционным протектором ППИ-2 при режиме, рассчитанном на внутрикожное введение.
РЕАКЦИЯ НА ВВЕДЕНИЕ
Местная реакция при накожной прививке должна развиться у всех привитых. На месте насечек с 4-5 дня, а у некоторых вакцинированных в более поздние сроки (до 10 дня) развивается гиперемия и отек диаметром до 15 мм. По ходу насечек могут появиться везикулы размером с просяное зерно. С 10-15 дня на месте прививки образуется корочка, местные явления стихают, после отделения корочки на коже остается рубчик. Иногда может наблюдаться небольшое кратковременное увеличение и болезненность регионарных лимфатических узлов. При отрицательном результате вдоль насечек отмечается только неболь шая краснота в течение 1-2 дней.
При внутрикожном способе введения местная реакция продолжительностью до 9 сут. характеризует ся умеренно выраженной гиперемией и инфильтратом кожи диаметром до 40 мм, редко увеличением регионарных лимфатических узлов. Общая реакция возникает в единичных случаях с 3-4 дня и выражается недомоганием, головной болью, реже кратковременным повышением температуры до 38 °С. Эти явления исчезают через 2-3 сут. Крайне редко у привитых на третьей-четвертой неделе после вакцинации появляются общая и местная реакция аллергического характера.
У лиц, ранее болевших туляремией или ревакцинированных, общая и местная реакция на прививку развивается более бурно. Угасание прививочных реакций при этом идет быстрее, чем у первично вакци нированных.
Прививаемость вакцины при накожном введении проверяют через 5-7 сут. а в случае отсутствия кожной реакции повторно на 12-15 день. Оценку результатов внутрикожной вакцинации проводят через 4-5 сут. после прививки. Положительной реакцией считают наличие гиперемии и инфильтрата диаметром не менее 5 мм. Лица с отсутствием положительного результата прививки подлежат повторной вакцина ции через 30 дней после определения наличия специфического иммунитета.
Учитывая возможность развития анафилактического шока у отдельных высокочувствительных лиц, вакцинированный должен находиться под медицинским наблюдением не менее 30 мин. Места проведе ния прививок должны быть обеспечены средствами противошоковой терапии.
С целью выявления противопоказаний врач (фельдшер) в день прививки проводит опрос и осмотр прививаемого с обязательной термометрией. При температуре выше 37 °С прививка откладывается. В случае необходимости проводят необходимое лабораторное обследование.
Категорически запрещается вакцину, разведенную для накожного применения, вводить внутри-
Выпускается в комплекте. Комплект состоит из 1 ампулы вакцины и 1 или 2 ампул воды для инъек ций. Упаковка содержит 3 или 5 комплектов.
УСЛОВИЯ ХРАНЕНИЯ И ТРАНСПОРТИРОВАНИЯ
Вакцину хранят и транспортируют в соответствии с СП 3. 3. 2. 028-95 при температуре не выше 8 °С.
ПО ПРОВЕДЕНИЮ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК ПРОТИВ
ТУЛЯРЕМИИ СУХОЙ ЖИВОЙ ВАКЦИНОЙ
Живую туляремийную вакцину применяют для иммунизации населения с целью предупреждения заболевания туляремией.
Прививки должны проводиться в общем комплексе с другими мероприятиями, направленными на предупреждение заболеваний и оздоровление туляремийного очага (борьба с грызунами и т.п.). Хорошо организованные и правильно проведенные прививки надежно предохраняют людей от заболевания туляремией.
I. Общие сведения о вакцине
1. Сухая вакцина представляет собой высушенную в условиях вакуума взвесь (в специальной среде) ослабленной культуры возбудителя туляремии.
2. Вакцинный штамм обладает иммуногенностью для человека при незначительной реактогенности.
3. Вакцину применяют для создания активного иммунитета к туляремии. У большинства привитых длительность иммунитета не менее 5 лет.
4. Вакцина выпускается в запаянных ампулах. На этикетке ампулы указан срок изготовления, номер серии, количество доз, номер контроля и место изготовления.
5. К каждой ампуле сухой вакцины для разведения последней прилагается ампула с дистиллированной водой. Вакцину применяют немедленно после разведения.
6. Срок годности сухой вакцины, сохраняемой при температуре от +4 град. до +10 град. - один год со дня изготовления.
7. Вскрытая ампула с разведенной вакциной может храниться не более 4 часов.
8. Неиспользованную вскрытую ампулу с вакциной уничтожают сжиганием, кипячением или обработкой дезинфицирующими веществами (3% раствор лизола, 5% раствор карболовой кислоты или 2% раствор хлорамина); вскрытую ампулу погружают в дезраствор на 1 час. Вакцину с истекшим сроком годности (невскрытые ампулы) уничтожают сжиганием.
II. Порядок хранения и выдачи вакцины
1. Полученную вакцину приходуют в специальном журнале учета прихода и расхода бакпрепаратов, в который заносят дату получения, номер накладной, серию вакцины, дату и место ее изготовления, номер Госконтроля, срок годности, количество доз полученной вакцины, откуда вакцина получена.
2. Хранят вакцину под замком, в сухом темном и прохладном месте при температуре +4 град. +10 град. (можно хранить при температуре ниже 0 град.). Чем ниже температура хранения, тем лучше сохраняется активность вакцины.
3. Выдают вакцину в соответствии с намеченным планом прививок по письменному требованию врачебного участка, здравпункта или медпункта под расписку. В расписке должно быть указано количество полученных доз, номер серии и срок годности вакцины, а также дата получения. Эти же данные регистрируют в журнале учета прихода и расхода бакпрепаратов, отмечая дату выдачи, кому выдана вакцина, номер накладной, количество доз, серию и срок годности вакцины.
4. Ампулы вакцины с истекшим сроком годности уничтожают одним из способов, перечисленных в п. 8 раздела I настоящей Инструкции. На уничтоженную вакцину составляют акт, копию которого одновременно с объяснительной запиской о причинах неиспользования вакцины в срок ее годности высылают в медицинское учреждение, откуда она была получена.
5. Абсолютно недопустимо по вине медицинского персонала неиспользование вакцины в срок ее годности. Медицинские работники, виновные в неиспользовании вакцины, несут за это ответственность.
III. Показания к проведению противотуляремийных прививок
Исходя из эпидемиологических особенностей туляремии в отдельных районах, показания к проведению прививок могут быть различными, а именно:
1. Плановую вакцинацию против туляремии проводят в районах, где в прошлом были зарегистрированы случаи заболеваний туляремией (в том числе выявленные ретроспективно), или были выделены культуры возбудителя туляремии от грызунов, кровососущих членистоногих и объектов внешней среды, а также в смежных районах. Охват прививками должен составить 100% населения этого района, за исключением детей в возрасте до 7 лет и лиц, которым прививки противопоказаны.
Во всех остальных районах, а также городах, плановые прививки проводят следующим контингентам:
а) работникам совхозов, РТС, зерно- и овощехранилищ, сахарных заводов, элеваторов, мельниц, мясокомбинатов, боен, предприятий по переработке сельскохозяйственных продуктов и сырья, животноводческих и птицеводческих ферм, имеющим дело с зерном, соломой, фуражом, сахарной свеклой и другими сельскохозяйственными продуктами, а также со скотом;
б) лицам, выезжающим в неблагополучные по туляремии районы для работы в поймах рек (покос, рыбная ловля, строительные работы, охота), а также для заготовок шкурок водяных крыс, ондатры, хомяка, крота и других зверьков;
в) лицам, принимающим шкурки зверьков и работникам меховых фабрик, занятых первичной обработкой шкурок;
г) работникам санитарно-противоэпидемических учреждений, дератизаторам и работникам сельского хозяйства, проводящим работу, связанную с выездом в сельские местности, в энзоотичных по туляремии районах;
д) населению, проживающему в прибрежных зонах озер, рек, в местах расселения водяной крысы и ондатры;
е) студентам и другим контингентам, направляемым на сельскохозяйственные работы в места, неблагополучные по туляремии;
ж) персоналу отделов особо опасных инфекций, лабораторий и эпидотрядов, работающих с культурами возбудителя туляремии или осуществляющих бактериологическое исследование грызунов и кровососущих членистоногих, или работу в очагах.
Примечание. Лицам, указанным в пп. "а", "б", "в", "г", "е" и "ж", прививки проводят не менее чем за 2 недели до начала их производственной деятельности.
2. В районах, ранее благополучных в отношении туляремии, проводят прививки по эпидемическим показаниям. Показателями являются: нарастание численности грызунов - основных источников заражения (полевка обыкновенная, домовая мышь, водяная крыса, степная пеструшка и т.д.), принимающее характер массового размножения, выявление туляремийной эпизоотии на грызунах, заболевания среди людей и задержка обмолота зерновых культур до наступления зимы (когда обмолот производится позднее ноября):
а) в случае наличия угрозы вспышки туляремии прививки проводят немедленно. В первую очередь прививают взрослое работоспособное население, связанное непосредственно с выполнением хозяйственных и полевых работ (проведение обмолота, перекладка скирд, перевозка соломы, сена, мякины, прием и сортировка зерна и т.п.);
б) при появлении случаев заболеваний прививки проводят в максимально сжатые сроки всему населению, которому угрожает заболевание туляремией.
Прививки также производят лицам, имевшим контакт с заразным материалом, но не имеющим признаков заболевания;
в) при особо угрожаемом положении (весьма неблагоприятный эпидпрогноз, появление заболеваний туляремией и т.д.) прививкам подлежат и дети от 2-х лет и старше.
3. Вакцинацию проводят с предварительным отбором ранее переболевших, с целью освобождения их от прививок, так как переболевшие в ряде случаев повышенно реагируют на прививку (повышение температуры тела, увеличение регионарных лимфатических узлов и потеря трудоспособности на несколько дней).
4. Отбор переболевших проводят на основании имеющихся в местных лечебных и противоэпидемических учреждениях списков лиц, переболевших туляремией. Списки переболевших составляют по населенным пунктам с указанием фамилии, имени и отчества переболевшего, года рождения, месяца и года переболевания. Одновременно производят отбор лиц, которым вакцинация противопоказана по состоянию здоровья (см. раздел IV Инструкции).
В сомнительных случаях (если имеется расхождение между списками переболевших и анамнестическими данными) следует прибегнуть к постановке накожной пробы с тулярином. Выявленных переболевших лиц вносят в вышеупомянутый список, отмечая в особой графе дату постановки внутрикожной пробы и интенсивность реакции.
IV. Противопоказания к прививке
Прививки против туляремии противопоказаны в следующих случаях:
1) наличие острых инфекционных заболеваний;
2) всякое лихорадочное состояние;
4) заболевание мышцы сердца и его клапанов в стадии декомпенсации;
5) заболевания, сопровождающиеся кахексией;
6) язвенная болезнь желудка и двенадцатиперстной кишки в период обострения;
7) гипертоническая болезнь (3 степень);
8) ревматизм в периоде обострения;
9) острый нефрит;
10) острое поражение и цирроз печени;
11) заболевания щитовидной железы (II-III степень);
12) выраженный атеросклероз мозговых и венечных сосудов; явления коронарной недостаточности;
13) бронхиальная астма; выраженная эмфизема легких;
15) кожные заболевания с обширным поражением поверхности;
16) заболевание туляремией в анамнезе данного лица (при наличии положительной аллергической пробы или подтверждающей справки от местного лечебного или противоэпидемического учреждения).
V. Организация прививок
1. Планирование прививок (вакцинации и ревакцинации) в соответствии с эпидемиологическими показаниями проводится районными санитарно-эпидемиологическими станциями или санитарно-эпидемиологическими отделениями районных больниц совместно с главными врачами районных больниц. Планы утверждаются краевыми, областными или республиканскими санэпидстанциями. В населенных пунктах прививки планируют с расчетом полного охвата за короткий срок (15-30 дней) жителей, подлежащих вакцинации. В пределах медучастка населенные пункты охватывают прививками последовательно в течение года.
2. Организация прививок возлагается на главного врача района или заведующего райздравотделом. Методическое руководство осуществляют отделы особо опасных инфекций или эпидемиологические отделы областных, краевых, республиканских санэпидстанций и противочумные учреждения.
3. Для проведения прививок привлекают врачей и средний медицинский персонал врачебных участков и фельдшерских пунктов, а при наличии необходимости, главный врач района или райздравотдел выделяют специальные, возглавляемые врачами, бригады из средних медицинских работников.
4. Медицинские работники, проводящие прививки, должны быть тщательно ознакомлены с настоящей Инструкцией и под руководством врача получить практический навык в проведении прививок.
5. При проведении прививок допускается одновременная накожная вакцинация против туляремии и бруцеллеза. После туляремийной прививки другие прививки проводят не ранее, чем через месяц.
VI. Техника прививок
1. Прививки против туляремии живой вакциной проводят накожным методом. При правильном применении вакцины достигается хорошая эффективность вакцинации (прививаемость 98-100%).
2. Сухую вакцину перед прививкой разводят дистиллированной водой, находящейся в отдельных ампулах. Ампулу разводят в таком объеме дистиллированной водой, который указан на этикетке. Разведение вакцины производят стерильно. Шейку ампулы с вакциной или дистиллированной водой предварительно надпиливают, обтирают спиртом и обжигают на пламени. Обжигание шейки ампулы с вакциной производят осторожно, чтобы не нагрелся корпус ампулы, где находится вакцина. Шейку ампулы аккуратно отламывают. Дистиллированную воду, находящуюся в особой ампуле, набирают иглой стерильного шприца и затем вводят в указанном на этикетке объеме в ампулу с вакциной. Ампулу встряхивают до превращения сухой вакцины в равномерную суспензию. Полученную микробную взвесь используют для вакцинации.
При разведении вакцины необходимо строго руководствоваться указаниями на этикетке и наставления.
3. Прививку производят на наружной поверхности средней трети левого плеча. Кожу перед прививкой очищают спиртом; еще лучше кожу вначале протереть спиртом, а затем обезжирить эфиром. Когда спирт или эфир испарится насухо, стерильной глазной пипеткой, не прикасаясь к коже, наносят по одной капле разведенной вакцины в двух местах будущих насечек, располагая эти капли друг от друга на расстоянии 3-4 см. Далее левой рукой охватывают кожу плеча и слегка натягивают ее, а правой - стерильным оспопрививательным пером производят на коже через каждую нанесенную каплю вакцины по две параллельные насечки длиной 0,8-1 см. При этом обращают внимание на то, чтобы насечки не кровоточили (кровь должна выступить только мелкими росинками). После этого плоской стороной оспопрививательного пера или стеклянной палочкой втирают вакцину в насечки в течение полминуты. После втирания нужно дать вакцине подсохнуть в течение 5-10 минут.
Детям дошкольного возраста при прививке наносят одну каплю вакцины и делают не более двух насечек длиной не свыше 0,5 см.
1. Для протирания кожи перед прививкой запрещается использовать растворы хлорамина, карболовой кислоты и других дезинфицирующих средств, так как они убивают вакцину, что ведет к снижению и полной потере эффективности прививок.
2. Оспопрививательное перо после каждой прививки необходимо прокипятить или протереть спиртом и обжечь на пламени, после чего дать ему полностью остыть.
3. Поверхностное нанесение на коже царапин без появления росинок крови снижает эффективность прививок. При вакцинации запрещается замена оспопрививательного пера какими-либо другими предметами (скальпель, игла и др.).
4. Категорически запрещается вводить вакцину подкожно.
5. Капли вакцины, случайно попавшие во время вакцинации на пол и на другие предметы, должны быть обработаны спиртом или другими дезинфицирующими средствами.
6. Расход спирта на одну прививку (включая расход на стерилизацию инструментов) не должен превышать 1 г.
7. Общий расход вакцины на одного привитого не должен превышать двух прививочных доз.
VII. Учет эффективности прививок
1. Прививаемость вакцины, как при вакцинации, так и ревакцинации, проверяют в сроки с 5-го по 7-й день после прививки, а в случае отсутствия в эти сроки на месте прививки кожной реакции, проверку проводят на 12-15-й день повторно.
2. Местная реакция кожи практически бывает во всех случаях, когда вакцина привилась. С 4-5-го дня (а у некоторых с 8-10-го дня) кожа на месте насечек припухает, краснеет и зудит. Величина реагирующего участка кожи, определяемая по границе гиперемии, составляет в поперечнике 0,5-1 см и больше. По ходу насечек могут появиться везикулы величиной с просяное зерно. До 12 дня гиперемия и инфильтрат на месте прививки удерживаются и могут за это время несколько увеличиться в размерах. С 15 дня и позднее, реже раньше, на месте прививки образуются корочки. С этого времени местные явления постепенно уменьшаются. Имеющийся под корочкой небольшой инфильтрат постепенно рассасывается и при отпадении корочки на коже остается небольшой, но заметный рубчик или светлое (депигментированное) пятно.
В части случаев на 8-15 день наблюдается увеличение и небольшая болезненность ближайших к месту прививки лимфатических узлов (обычно подмышечных); в дальнейшем лимфатические узлы уменьшаются до исходного состояния.
Общая реакция на вакцину возникает лишь в отдельных случаях и выражается в недомогании, головной боли, реже в повышении температуры тела до 38 град. Общие явления отмечаются в 3-4 дня после вакцинации и заканчиваются через 2-3 суток.
Крайне редко общая реакция у привитых, типа аллергии, развивается на 3-4 неделе после вакцинации, и в таком случае она может сопровождаться появлением на коже высыпаний (эритем).
В тех случаях, когда вакцина почему-либо не привилась, на коже обнаруживают только травматическую реакцию в виде небольшой красноты, удерживающейся не более 1-2 дней.
3. У лиц, болевших в прошлом туляремией или привитых против нее (имеющих иммунитет), местная реакция кожи после накожной прививки обычно возникает через 24-48 часов и в своей основе имеет аллергический характер. Появляющаяся краснота и припухлость (значительно реже - мелкие везикулы) исчезают через 5-8 суток, но могут, в ряде случаев, держаться и дольше. У таких лиц иногда может также наблюдаться кратковременное увеличение регионарных лимфатических узлов, недомогание и т.д.
4. Результаты учета местных кожных реакций при прививках отмечают плюсом (+) и минусом (-). Плюсом (+) отмечают положительный результат, когда по ходу насечек на коже имеется выраженная краснота и припухлость диаметром от 0,5 см и больше. Минусом (-) отмечают отсутствие кожной реакции.
5. Лица, у которых при проверке на 5-7 день и повторной проверке на 12-15 день на коже прививочные реакции не обнаружены, подлежат повторной прививке в течение одного месяца со дня прививки.
6. При обнаружении более чем у 10% привитых общей реакции, выражающейся в повышении температуры тела до 38 град. и выше, резком увеличении лимфатических узлов, потере трудоспособности и т.д. необходимо выяснить причины данного явления. Если общие реакции наблюдаются в большинстве случаев у ранее переболевших туляремией и происходят за счет охвата прививками большого числа переболевших туляремией, прививку следует в дальнейшем проводить с предварительным выявлением переболевших, как указано в п. 4 раздела III Инструкции.
Если большое количество общих реакций не зависит от вышеуказанных причин, а причина кроется в свойствах самой вакцины, о данном факте с указанием номера, серии вакцины и названия института, изготовлявшего вакцину, нужно немедленно сообщить областной (краевой) санэпидстанции, а последняя извещает об этом министерство здравоохранения союзной республики и институт, изготовивший вакцину. До получения ответа из обл(край)СЭС дальнейшие прививки вышеуказанной серией вакцины должны быть прекращены и проводить их надлежит новой серией вакцины.
7. Качество проведенных прививок и наличие иммунитета у привитых выясняют путем периодического проведения, но не ранее чем через год после прививки, выборочной проверки накожной туляриновой пробой 100-200 человек привитых, проживающих в нескольких населенных пунктах административного района (таких районов может быть несколько, в зависимости от числа районов, в которых проводились прививки). При отсутствии списков привитых проверяют то же количество людей, выбрав их из разных возрастных групп, в том числе взрослых не менее 75%. Если результаты проведенных прививок вызывают сомнение (число кожных прививочных реакций меньше 80%, в списках привитых нет отметки о кожных прививочных реакциях и т.д.), проверку туляриновой пробой проводят в первые 2-3 месяца после прививки.
8. Техника постановки накожной туляриновой пробы следующая:
Перед употреблением ампулу с тулярином для накожного применения встряхивают до появления равномерной мути. Далее одну каплю препарата глазной пипеткой наносят на тщательно обработанную спиртом кожу наружной поверхности левого плеча (в средней его трети). Через нанесенную каплю тулярина стерильным оспопрививательным пером делают две параллельных насечки длиной 0,8-1 см до появления росинок крови, соблюдая между насечками расстояние в 4-5 мм и плоской стороной оспопрививательного пера непродолжительное время втирают каплю тулярина.
Положительная реакция проявляется отечностью и краснотой кожи вокруг насечек. Отек и краснота появляются через 24-48 часов после введения тулярина; через 48-72 часа реакция обычно ярко выражена и далее постепенно угасает, исчезая полностью к 7-10-12 дню. В редких случаях по ходу насечек появляются везикулы, исчезающие через 2-3 дня.
Учет реакции производят через 48 часов путем осмотра и измерения поперек сделанных насечек границ красноты кожи в сантиметрах.
Реакцию считают положительной на введение тулярина при наличии реагирующего участка кожи в 0,5 см и более или при наличии вдоль насечек ясного покраснения и небольшой отечности (валика).
9. Накожную туляриновую пробу ставят врачи. Средний медицинский персонал допускается к постановке накожной пробы только под непосредственным руководством врачей. В обращении с тулярином и при нанесении его на кожу необходимо строго соблюдать правила асептики. Тулярин применяют немедленно после вскрытия ампулы, в противном случае возможно загрязнение препарата посторонней микробной флорой. Накожный тулярин нельзя вводить внутрикожно, так как он вызывает бурную общую и местную реакцию.
10. Оценку профилактической эффективности проведенной вакцинации производят путем сопоставления заболеваемости туляремией среди непривитых и привитых, находящихся в одинаковых эпидемиологических условиях. При лабораторном обследовании на туляремию лихорадящих больных, ранее подвергавшихся противотуляремийным прививкам, необходимо учитывать длительно (годами) сохраняющуюся у привитого реактивность кожи на введение тулярина, а также наличие в крови у привитого специфических агглютининов (в разведении сыворотки до 1:100).
Отсутствие в крови больного нарастания агглютинационного титра (при троекратной проверке - каждый раз через неделю) служит основанием для исключения диагноза туляремии.
1. Ревакцинацию лиц, привитых против туляремии, проводят через каждые 5 лет, осуществляя ее как плановое мероприятие.
2. В более короткие сроки подлежат ревакцинации контингенты, которые в результате некачественно проведенных прививок приобрели лишь кратковременный иммунитет, последнее выясняют путем выборочного обследования накожной туляриновой пробой (см. п. 7 раздела VII).
3. Ревакцинацию проводят накожно и применяют ту же технику, что и при первичных прививках (см. раздел VI). Результаты ревакцинации учитывают как указано в п. 1 раздела VII.
IX. Регистрация и учет прививок
1. Всех привитых против туляремии регистрируют в журнале учета профилактических прививок по форме (Приложение 1), в которую заносят фамилию, имя, отчество, род занятий, возраст, домашний адрес, дату вакцинации или ревакцинации, серию и срок годности вакцины, а также дату проверки, результат вакцинации (или ревакцинации) при проверке на 5-7 день (а у лиц, не имевших к этому сроку реакции - при проверке на 12-15 день), сопутствующие местные и общие явления, фамилию и должность вакцинатора.
2. В журнале запись лиц прививаемых проводят посемейно, по каждому населенному пункту. В журнал включают всех проживающих в том или ином доме (семье) в возрасте от 7 лет и старше.
В журнале учета привитых отмечаются все привитые в данном доме (семье), а оставшиеся члены семьи, не охваченные прививками, подлежат довакцинации.
Все последующие прививки против туляремии в дальнейшем регистрируют в том же журнале, внося в него соответствующие дополнения.
Ревакцинируемых регистрируют в том же журнале.
Примечание. Посемейный учет прививаемых позволяет быстро выявить всех неохваченных прививками.
3. Журнал хранят на врачебном участке или фельдшерском пункте до особого распоряжения Министерства здравоохранения союзной республики, но не менее 10 лет.
4. Начиная со дня прививок, все вакцинаторы ежемесячно сообщают по отчетной форме 85-87 цифровые данные о количестве привитых (или ревакцинированных) в районную санитарно-эпидемиологическую станцию или санитарно-эпидемиологическое отделение райбольницы. О невозможности использовать оставшуюся вакцину нужно немедленно заблаговременно поставить в известность районную санитарно-эпидемиологическую станцию или санитарно-эпидемиологическое отделение районной больницы.
5. Ежемесячно районная санитарно-эпидемиологическая станция или санитарно-эпидемиологическое отделение районной больницы отчитывается о количестве привитых против туляремии по форме номер 85-87. В указанный отчет должны включаться только прививки, подтвержденные записями в журнале учета профилактических прививок. В отчете числителем обозначают общее число привитых, знаменателем - число привитых с положительным результатом.
Данные о вакцинируемых и ревакцинируемых надлежит указывать раздельно.
В форму N 85-87 вносят только тех привитых, у которых были проверены результаты прививки. В число привитых с положительным результатом включают лиц, у которых обнаружена кожная реакция на прививку (вакцинированных или ревакцинированных).
6. В конце каждого квартала районная санитарно-эпидемиологическая станция или санитарно-эпидемиологический отдел районной больницы, одновременно с объяснительной запиской к отчету ф. 85-87, сообщает в отдел особо опасных инфекций или эпидемиологический отдел областной, краевой, республиканской санэпидстанции перечень населенных пунктов, где в данном квартале проводили вакцинацию против туляремии, с указанием числа привитых в каждом из них.
7. Отдел особо опасных инфекций или эпидемиологический отдел областной, краевой, республиканской санэпидстанции ведет учет привитых по каждому району (в разрезе врачебных участков, медпунктов и населенных пунктов).
X. Показания к браковке вакцины
1. При обнаружении трещин на стекле ампулы.
2. При наличии в содержимом ампулы посторонних включений и неразбивающихся при встряхивании пленок и комков.
3. При появлении цвета, несвойственного данной вакцине (нормальный цвет вакцины белый или слегка желтоватый).
4. При обнаружении слабой эффективности вакцины (если она обуславливает кожную прививочную реакцию менее чем у 80% привитых) или же излишней реактогенности ее (см. пункт 6 раздела VII Инструкции) надлежит поставить в известность об этом областную, краевую, республиканскую санэпидстанцию.
Примечание. Браковку вакцины по причине слабой эффективности или чрезмерной реактогенности осуществляют отделы особо опасных инфекций или эпидемиологические отделы областных, краевых, республиканских санэпидстанций; при этом должна быть тщательно проверена техника прививок и устранены все моменты, могущие оказать влияние на снижение эффективности или, наоборот, вызывающие излишнюю реактогенность вакцины. О браковке вакцины извещают изготовивший данную вакцину институт с указанием серии и даты изготовления.